Примененный в практических целях в 70-х годах 19 века англичанином А. Уоллером аппарат, записывающий электрическую активность сердца, продолжает верой и правдой служить человечеству по сей день. Конечно, почти за 150 лет он претерпевал многочисленные изменения и усовершенствования, однако принцип его работы, основанный на записи электрических импульсов, распространяющихся в сердечной мышце , остался прежним.
Сейчас практически каждая бригада скорой помощи снабжена переносным, легким и мобильным электрокардиографом, который позволяет быстро снять ЭКГ, не терять драгоценных минут, диагностировать и оперативно доставить больного в стационар. Для крупноочагового инфаркта миокарда, и других заболеваний, требующих принятия экстренных мер, счет идет на минуты, поэтому снятая в срочном порядке электрокардиограмма ежедневно спасает не одну жизнь.
Расшифровка ЭКГ для врача кардиологической бригады – дело обычное и, если она указывает на наличие острой сердечно-сосудистой патологии, то бригада немедленно, включив сирену, отправляется в больницу, где, минуя приемный покой, доставят больного в блок интенсивной терапии для оказания срочной помощи. Диагноз-то с помощью ЭКГ уже поставлен и время не потеряно.
Пациентам хочется знать…
Да, пациентам хочется знать, что же обозначают непонятные зубцы на ленте, оставленные самописцем, поэтому, прежде чем зайти к врачу, пациенты хотят сами расшифровать ЭКГ. Однако все не так просто и для того, чтобы понять «мудреную» запись, нужно знать, что представляет собой человеческий «мотор».
Сердце млекопитающих, к которым относится и человек, состоит из 4 камер: двух предсердий, наделенных вспомогательными функциями и имеющих сравнительно тонкие стенки, и двух желудочков, несущих на себе основную нагрузку. Левый и правый отдел сердца также различаются между собой. Обеспечение кровью малого круга менее затруднительно для правого желудочка, чем выталкивание крови в большой круг кровообращения левым. Поэтому левый желудочек более развит, но и страдает больше. Однако не глядя на разницу, оба отдела сердца должны работать равномерно и слаженно.

Сердце по своей структуре и электрической активности неоднородно, поскольку сократимые элементы (миокард) и несократимые (нервы, сосуды, клапаны, жировая клетчатка) отличаются между собой различной степенью электрического ответа.
Обычно больные, особенно старшего возраста, беспокоятся: нет ли признаков инфаркта миокарда на ЭКГ, что вполне понятно. Однако для этого нужно больше узнать о сердце и кардиограмме. И мы постараемся предоставить такую возможность, рассказав о зубцах, интервалах и отведениях и, конечно, о некоторых распространенных сердечных заболеваниях.
Способности сердца
О специфических функциях сердца впервые мы узнаем еще со школьных учебников, поэтому представляем, что сердце обладает:
- Автоматизмом , обусловленным самопроизвольной выработкой импульсов, которые затем вызывают его возбуждение;
- Возбудимостью или способностью сердца активизироваться под воздействием возбуждающих импульсов;
- или «умением» сердца обеспечивать проведение импульсов от места их возникновения до сократительных структур;
- Сократимостью , то есть, способностью сердечной мышцы осуществлять сокращения и расслабления под управлением импульсов;
- Тоничностью , при которой сердце в диастоле не теряет свою форму и обеспечивает непрерывную циклическую деятельность.
В целом, мышца сердца в спокойном состоянии (статическая поляризация) электронейтральна, а биотоки (электрические процессы) в ней формируются при воздействии возбуждающих импульсов.
Биотоки в сердце можно записать
Электрические процессы в сердце обусловлены движением ионов натрия (Na+), которые первоначально находятся снаружи миокардиальной клетки, внутрь ее и движением ионов калия (К+), устремляющихся изнутри клетки наружу. Это перемещение создает условия для изменения трансмембранных потенциалов во время всего сердечного цикла и повторяющихся деполяризаций (возбуждение, затем сокращение) и реполяризаций (переход в первоначальное состояние). Электрической активностью обладают все миокардиальные клетки, однако медленная спонтанная деполяризация свойственна лишь клеткам проводящей системы, почему они и способны к автоматизму.
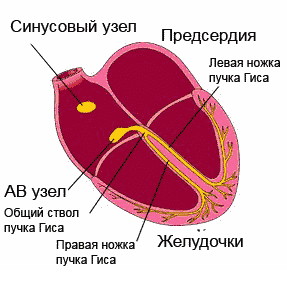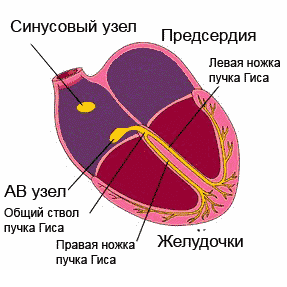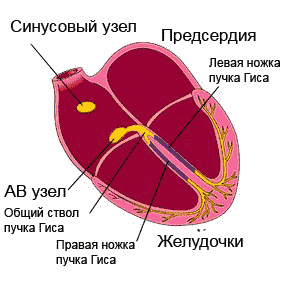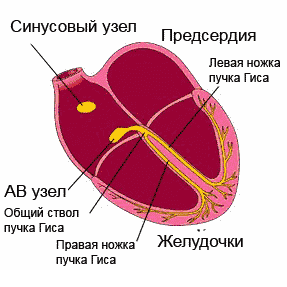 Возбуждение, распространяющееся посредством проводящей системы
, последовательно охватывает отделы сердца. Начинаясь в синусно-предсердном (синусовом) узле (стенки правого предсердия), который обладает максимальным автоматизмом, импульс проходит через предсердные мышцы, атриовентрикулярный узел, пучок Гиса с его ножками и направляется к желудочкам, возбуждая при этом отделы проводящей системы еще до проявления собственного автоматизма.
Возбуждение, распространяющееся посредством проводящей системы
, последовательно охватывает отделы сердца. Начинаясь в синусно-предсердном (синусовом) узле (стенки правого предсердия), который обладает максимальным автоматизмом, импульс проходит через предсердные мышцы, атриовентрикулярный узел, пучок Гиса с его ножками и направляется к желудочкам, возбуждая при этом отделы проводящей системы еще до проявления собственного автоматизма.
Возбуждение, возникающее на наружной поверхности миокарда, оставляет эту часть электронегативный по отношению к участкам, которых возбуждение не коснулось. Однако ввиду того, что ткани организма обладают электропроводностью, биотоки проецируются на поверхность тела и могут быть зарегистрированы и записаны на движущуюся ленту в виде кривой – электрокардиограммы. ЭКГ состоит из зубцов, которые повторяются после каждого сердечного сокращения, и показывает посредством их о тех нарушениях, которые есть в человеческом сердце.
Как снимают ЭКГ?
На этот вопрос, пожалуй, могут ответить многие. Сделать ЭКГ при необходимости тоже не составит никакого труда – электрокардиограф есть в каждой поликлинике. Техника снятия ЭКГ? Это только кажется на первый взгляд, что она всем так уж знакома, а между тем, ее знают лишь медработники, прошедшие специальное обучение по снятию электрокардиограммы. Но вряд ли стоит нам вдаваться в подробности, поскольку к такой работе без подготовки нас все равно никто не допустит.

Пациентам нужно знать, как правильно подготовиться: то есть, желательно не наедаться, не курить, не употреблять алкогольные напитки и лекарства, не увлекаться тяжелым физическим трудом и не пить кофе перед процедурой, иначе можно обмануть ЭКГ. Уж точно будет обеспечена, если не что-то другое.
Итак, совершенно спокойный пациент раздевается до пояса, освобождает ноги и укладывается на кушетку, а медсестра специальным раствором смажет нужные места (отведения), наложит электроды, от которых к аппарату идут провода разных цветов, и снимет кардиограмму.
Ее потом расшифрует врач, но если интересно, можно попробовать самостоятельно разобраться в своих зубцах и интервалах.
Зубцы, отведения, интервалы
Возможно, этот раздел будет не всем интересен, тогда его можно пропустить, но для тех, кто пытается разобраться в своей ЭКГ самостоятельно, может оказаться полезным.
Зубцы в ЭКГ обозначаются с помощью латинских букв: P, Q, R, S, T, U, где каждая из них отражает состояние различных отделов сердца:
- Р – деполяризация предсердий;
- Комплекс зубцов QRS – деполяризация желудочков;
- Т – реполяризация желудочков;
- Маловыраженный зубец U может указывать на реполяризацию дистальных участков проводящей системы желудочков.

Для записи ЭКГ, как правило, используется 12 отведений:
- 3 стандартных – I, II, III;
- 3 усиленных однополюсных отведения от конечностей (по Гольдбергеру);
- 6 усиленных однополюсных грудных (по Вильсону).
В некоторых случаях (аритмии, аномальное расположение сердца) возникает необходимость применения дополнительных однополюсных грудных и двухполюсных отведений и по Нэбу (D, А, I).

При расшифровке результатов ЭКГ проводят измерение продолжительности интервалов между ее составляющими. Этот расчет необходим для оценки частоты ритма, где форма и величина зубцов в разных отведениях будет показателем характера ритма, происходящих электрических явлений в сердце и (в некоторой степени) электрической активности отдельных участков миокарда, то есть, электрокардиограмма показывает, как работает наше сердце в тот или иной период.
Видео: урок по зубцам, сегментам и интервалам ЭКГ
Анализ ЭКГ
Более строгая расшифровка ЭКГ производится с помощью анализа и расчета площади зубцов при использовании специальных отведений (векторная теория), однако в практике, в основном, обходятся таким показателем, как направление электрической оси , которая представляет собой суммарный вектор QRS. Понятно, что у каждого грудная клетка устроена по-своему и сердце не имеет такого уж строгого расположения, весовое соотношение желудочков и проводимость внутри них тоже у всех разная, поэтому при расшифровке и указывается горизонтальное или вертикальное направление этого вектора.
Анализ ЭКГ врачи осуществляют в последовательном порядке, определяя норму и нарушения:
- Оценивают сердечный ритм и измеряет частоту сердечных сокращений (при нормальной ЭКГ – ритм синусовый, ЧСС – от 60 до 80 ударов в минуту);
- Рассчитывают интервалы (QT, норма – 390-450 мс), характеризующие продолжительность фазы сокращения (систолы) по специальной формуле (чаще использую формулу Базетта). Если этот интервал удлиняется, то врач вправе заподозрить , . А гиперкальциемия, наоборот, приводит к укорочению интервала QT. Отраженную посредством интервалов проводимость импульсов, рассчитывают с помощью компьютерной программы, что значительно повышает достоверность результатов;
- начинают рассчитывать от изолинии по высоте зубцов (в норме R всегда выше S) и если S превышает R, а ось отклоняется вправо, то думают о нарушениях деятельности правого желудочка, если наоборот – влево, и при этом высота S больше R в II и III отведениях – подозревают гипертрофию левого желудочка;
- Изучают комплекс QRS, который формируется при проведении электрических импульсов к мышце желудочков и определяет деятельность последних (норма – отсутствие патологического зубца Q, ширина комплекса не более 120 мс). В случае, если данный интервал смещается, то говорят о блокадах (полных и частичных) ножек пучка Гиса или нарушении проводимости. Причем неполная блокада правой ножки пучка Гиса является электрокардиографическим критерием гипертрофии правого желудочка, а неполная блокада левой ножки пучка Гиса – может указывать на гипертрофию левого;
- Описывают сегменты ST, которые отражают период восстановления исходного состояния сердечной мышцы после ее полной деполяризации (в норме находится на изолинии) и зубец Т, характеризующий процесс реполяризации обоих желудочков, который направлен вверх, ассиметричен, его амплитуда ниже зубца по продолжительности он длиннее комплекса QRS.
Работу по расшифровке проводит только врач, правда, некоторые фельдшера скорой помощи часто встречающуюся патологию прекрасно распознают, что очень важно в экстренных случаях. Но для начала все-таки нужно знать норму ЭКГ.

Так выглядит кардиограмма здорового человека, сердце которого работает ритмично и правильно, но что обозначает эта запись, далеко не каждый знает, которая может изменяться при различных физиологических состояниях, например беременности. У беременных сердце занимает другое положение в грудной клетке, поэтому смещается электрическая ось. К тому же, в зависимости от срока, добавляется нагрузка на сердце. ЭКГ при беременности и будет отражать эти изменения.
Отличны показатели кардиограммы и у детей, они будут «расти» вместе с малышом, поэтому и меняться будут соответственно возрасту, лишь после 12 лет электрокардиограмма ребенка начинает приближаться к ЭКГ взрослого человека.
Самый неутешительный диагноз: инфаркт

Самым серьезным диагнозом на ЭКГ, разумеется, является , в распознавании которого кардиограмме принадлежит главная роль, ведь именно она (первая!) находит зоны некроза, определяет локализацию и глубину поражения, может отличить острый инфаркт от и рубцов прошлого.
Классическими признаками инфаркта миокарда на ЭКГ считают регистрацию глубокого зубца Q (OS), возвышение сегмента ST , который деформирует R, сглаживая его, и появление в дальнейшем отрицательного остроконечного равнобедренного зубца Т. Такое возвышение сегмента ST визуально напоминает кошачью спинку («кошка»). Однако различают инфаркт миокарда с зубцом Q и без него.

Видео: признаки инфаркта на ЭКГ
Когда с сердцем что-то не так
Часто в заключениях ЭКГ можно встретить выражение: « ». Как правило, такую кардиограмму имеют люди, сердце которых длительное время несло дополнительную нагрузку, например, при ожирении. Понятно, что левому желудочку в подобных ситуациях приходится нелегко. Тогда электрическая ось отклоняется влево, а S становится больше R.

гипертрофия левого (слева) и правого (справа) желудочков сердца на ЭКГ
Видео: гипертрофии сердца на ЭКГ
На ваш вопрос ответит один из ведущих .
В вопросах по расшифровке ЭКГ обязательно указывайте пол, возраст, клинические данные, диагнозы и жалобы пациента.
Во время электрокардиографии регистрируются электрические импульсы, возникающие в сердце. Эта информация записывается на специальную бумагу в виде особого зубчатого графика. Глядя на него, кардиолог может понять:
- в норме ли частота сердечных сокращений и ритм сердца;
- есть ли изменения, указывающие на то, что сердце испытывает кислородное голодание, то есть его кровоснабжение недостаточно;
- наблюдается ли гипертрофия (утолщение) тех или иных отделов сердца.
Когда её делать
ЭКГ необходима во многих ситуациях.
1. При подозрении на аритмию, ишемическую болезнь сердца, инфаркт миокарда и другие сердечные заболевания. А также для контроля за состоянием, если эти болезни уже диагностированы и проводится лечение.
2. При высоком риске развития сердечных заболеваний — на фоне гипертонии, при повышенном уровне холестерина, курении, после перенесённых инфекций, у мужчин старше 40 лет и у женщин старше 50 лет. Первый прибор для проведения ЭКГ создал в 1906 году физиолог из Нидерландов Виллем Эйнтховен. В 1924 году он получил за это Нобелевскую премию.
3. Если у человека, страдающего тем или иным сердечным заболеванием, ухудшилось состояние, появились боли в области сердца, появилась или усилилась одышка, возникла аритмия.
4. Перед операциями.
5. При заболеваниях внутренних органов, эндокринных желёз, нервной системы, уха, горла, носа, если есть подозрение на осложнения со стороны сердца.
6. Во время профосмотров у представителей некоторых профессий, например у машинистов поездов, лётчиков, спортсменов.
Как проходит исследование?
Особой подготовки к ЭКГ не требуется. Тем не менее лучше прийти немного заранее, чтобы отдышаться, успокоиться. Врач попросит раздеться и прилечь на кушетку. На руках, ногах и груди размещают электроды, которые подключены к прибору-электрокардиографу. Во время процедуры нужно лежать неподвижно, постараться полностью расслабиться. Возможно, вас попросят на несколько секунд задержать дыхание, после чего можно будет дышать как обычно. Дискомфорта во время процедуры возникать не должно.
Исследование занимает от трёх до десяти минут, результаты обычно готовы в течение суток.
Чего нельзя увидеть?
Хотя ЭКГ — наиболее назначаемое обследование в кардиологии, в ряде случаев оно неинформативно. Так, по стандартной электрокардиограмме невозможно судить:
- как часто возникают сбои ритма сердца, при каких условиях они появляются;
- в каких местах сужены артерии, питающие сердце;
- каков объём полостей сердца, есть ли в них тромбы;
- с какой силой сердце выбрасывает кровь в сосуды.
Для всех этих целей применяют другие диагностические методы, хотя, прежде чем дать на них направление, врач может попросить пройти ЭКГ.
Спасибо, успела заказать)

Хорошее средство, по акции возьму еще себе, пусть лежит)

Большое спасибо за такую халяву)

В репутацию однозначно за такой подарок!
Можно ли делать экг ребёнку при простуде
Не смотря на совпадение объема иммунитета представителей государств, при организациях международного характера и иммунитета дипломатического агента, их юридическая природа все же остается различной. Если для взрослого человека простуда не несет с собой каких-то угроз, то простуда у детей до года может потребовать к себе особого подхода. Одним из наиболее распространенных инфекционных заболеваний в зимний период является грипп. Принимать можно делать наркоз при простуде по 10-15 капель, запивая водой, 3 раза в день до еды. Связано с отеком слизистой носослезного канала и полости носа за счет воспаления, поэтому нарушается естественный отток слезной жидкости из глаз. Прививка от гриппа взрослым производится в дельтовидную мышцу плеча. Противопоказан антибиотик пациентам с гепатитом и аллергическими реакциями на пенициллины. Можно ли продолжать содержать ребенка грудью при мастите?
При подтвержденном диагнозе аскаридоз лечение проводят специальными лекарственными препаратами, а не средствами народной медицины, поэтому не стоит заниматься самолечением. При этом качество мяса не изменяется, а радиоактивный цезий переходит в раствор.
При хроническом простатите смешайте по 10 частей (по весу) ягод можно ли делать экг ребёнку при простуде и боярышника, 5 частей травы можно ли делать экг ребёнку при простуде топяной, 4 части цветков ромашки, по 3 части листьев брусники и березы, корней одуванчика, травы спорыша, по 2 части травы донника лекарственного и грушанки.
Кому не надо делать ЭКГ. О кардиограмме – подробно
Что такое синусовый ритм и расшифровка ЭКГ
Кому под силу сделать расшифровку ЭКГ и когда кардиограмма приносит больше вреда, чем пользы, в своей новой книге рассказал кардиолог Антон Родионов.

Что такое ЭКГ
Как записывают электрокардиограмму, знают почти все. На тело человека накладывают 10 электродов: четыре электрода на конечности (два на руки, два на ноги) и шесть электродов на грудную клетку. Для того чтобы электрический сигнал хорошо проводился, кожу в месте контакта с электродом смачивают водой или специальным гелем. Чем лучше контакт, тем лучше будет качество электрокардиограммы.

Длительность стандартной записи ЭКГ - около 10 секунд. Иногда вторую часть записи выполняют на вдохе; во время вдоха немного изменяется положение сердца в грудной клетке, и мы получаем дополнительную пищу для размышления.
Конечно, 10 секунд - это очень мало. Ведь если именно в это короткое время у пациента нет аритмии, нет нарушения кровоснабжения сердца, то это не значит, что их у него нет вообще никогда. Поэтому при необходимости врач порекомендует проведение дополнительных исследований, например, холтеровского мониторирования ЭКГ или нагрузочных проб. Так, например, если нам кажется, что какая-то стенка сердца утолщена (гипертрофирована), то следующим шагом будет выполнение эхокардиографии (ультразвукового исследования), при котором уже можно будет измерить толщину стенки с точностью до миллиметра.
Как устроена электропроводка в сердце
Итак, электрокардиограмма, согласно своему названию, регистрирует электрические процессы, происходящие в сердце. Давайте разберемся, что и как там происходит. В недрах сердечной мышцы расположены особые группы клеток, которые составляют так называемую проводящую систему сердца. Для простоты можно представить её в виде электропроводки, заложенной в стенку, хотя на самом деле всё немножко сложнее.

«Источником электропитания» здорового сердца является синусовый узел , который находится в правом предсердии. Для тех, кто дружит с электрикой, его можно сравнить с конденсатором. Синусовый узел накапливает заряд, а потом с определенной частотой выдает электрические импульсы, которые заставляют сердце сокращаться. Следовательно, если «батарейка исправна», то в первой строчке заключения кардиограммы будет написано: синусовый ритм .
У сердца есть четыре камеры - два предсердия и два желудочка. Сначала сокращаются предсердия, затем желудочки. Для того чтобы это происходило именно в такой последовательности, необходимо, чтобы электрический импульс сначала охватил возбуждением предсердия, а затем переключился на желудочки. Вот это переключение происходит в так называемом предсердно-желудочковом узле. Чаще его называют по-латыни атриовентрикулярный узел (атриум - предсердие, вентрикулум - желудочек), а еще чаще - просто АВ-узел .
Из АВ-узла выходят два «проводка», которые, по фамилии автора, называют ножками пучка Гиса . Через правую ножку пучка Гиса электрический сигнал в основном проводится на правый желудочек, через левую ножку пучка Гиса, разумеется, - на левый желудочек. Поскольку левый желудочек - это самая большая камера сердца, и электроснабжения ей нужно много, то левая ножка еще делится на переднюю и заднюю ветви. Вот такая получается сложная проводящая система сердца. Если на том или ином участке в электроснабжении возникает авария, то мы назовем это «блокадой проведения» или нарушением проводимости сердца.
Диспансеризация: кому не надо делать ЭКГ
Золотое правило медицины - любое исследование должно быть обоснованно. Наш коллеги за рубежом строго его придерживаются. Даже если исследования делают здоровым людям, то их надо делать по определенным показаниям и в определенных группах риска. Исследования, которые делаются просто так, на всякий случай, по принципу «а вдруг чего найдется», нередко не только не несут полезной информации, но сплошь и рядом даже вводят в заблуждение и сбивают с толку.
Это в полной мере относится и к ЭКГ. Как мы уже говорили, ЭКГ - это лишь запись электрических сигналов, которые вырабатываются в сердце, и которые врачи договорились определенным образом интерпретировать.
Любой врач учится интерпретировать кардиограмму всю жизнь. Существует очень много варрантов нормы. Чем опытней врач, тем больше вариантов нормы он знает. В нашей клинике давным-давно её покойный директор, профессор В.И.Маколкин запретил врачам функциональной диагностики «расшифровывать» ЭКГ. Каждый врач должен быть учиться читать ЭКГ самостоятельно, при необходимости прибегая к помощи старших коллег.
Таким образом, за несколько лет работы даже у молодого врача был уже огромный багаж просмотренных ЭКГ, причем не просто просмотренных, а «привязанных» непосредственно к пациенту. А это немаловажное условие анализа кардиограммы. Зачастую, когда врач «расшифровывает» кардиограмму, не видя больного, он может дать заключение, которое совершенно не соответствует истине.
Так вот не нужно снимать кардиограмму молодым здоровым людям на всякий случай. У молодых людей выявляют большое количество индивидуальных особенностей, не требующих лечения. Это может быть миграция водителя ритма, синусовая аритмия, высокий вольтаж сигнала, редкие экстрасистолы. ЭКГ у детей сплошь и рядом отличается от того эталона, к которому мы привыкли. Хорошо, если этому ребенку встретится грамотный врач, который скажет, что ничего делать не нужно.

Итак, при отсутствии симптомов здоровому человеку просто так делать кардиограмму не нужно. Вероятность увидеть какое-то незначительное отклонение от нормы, которое будут неправильно интерпретировано, гораздо выше, чем случайно выявить какую-то серьезную патологию. Гораздо важнее, чтобы врач измерил давление, послушал, рутинные анализы сделал. А вот если что-то он там услышал, если давление повышено, тогда уже надо реагировать и делать кардиограмму.
Экг можно делать при простуде
Поиск по сайту
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 45 направлениям: аллерголога, венеролога, гастроэнтеролога, гематолога, генетика, гинеколога, гомеопата, дерматолога, детского гинеколога, детского невролога, детского хирурга, детского эндокринолога, диетолога, иммунолога, инфекциониста, кардиолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, нефролога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, сексолога-андролога, стоматолога, уролога, фармацевта, фитотерапевта, флеболога, хирурга, эндокринолога.
Мы отвечаем на 94.76% вопросов .
Зачем делать ЭКГ во время беременности и безопасно ли это?
Когда женщина узнает о том, что беременна, ее жизнь кардинально меняется: отныне регулярное посещение врачей и сдача анализов превращаются в норму. Однако не все диагностические исследования допустимы в период вынашивания ребёнка. Можно ли делать кардиограмму во время беременности?

Во время беременности организм женщины претерпевает изменения на всех уровнях:
- гормональный фон колеблется;
- объемы циркулирующей крови увеличиваются;
- центральная нервная система работает в режиме повышенной возбудимости.
Вот зачем делать ЭКГ во время беременности: если по каким-то причинам сердечно-сосудистая система плохо справляется с нагрузками, электрокардиограмма это покажет.
В отличие от других методов диагностики, электрокардиография абсолютно безопасна для будущей мамы и ее ребенка, ведь прибор не производит вредного излучения и снимает показания, никак не воздействуя на организм.
ЭКГ в период вынашивания ребенка выполняется неоднократно, если будущая мама:
- испытывает резкие скачки давления и приступы головокружения;
- периодически падает в обморок;
- страдает тахикардией и одышкой;
- чувствует боль в левой части грудной клетки.
Когда беременная женщина страдает сердечно-сосудистой патологией, ЭКГ целесообразно делать как можно чаще. При этом не стоит опасаться за здоровье малыша.
Для беременных кардиограмма выполняется точно так же, как и в других случаях: к телу прикрепляются датчики, которые в течение 5 минут регистрируют сердечные показатели.
Женщина должна прийти на обследование сытой, но переедать не стоит, иначе это отразится на результатах обследования.
За 15 минут до снятия показаний следует максимально успокоиться, а во время выполнения ЭКГ ни о чем не думать и не переживать. Не нужно самостоятельно пытаться расшифровывать результаты обследования: только специалист знает, какие показатели – вариант нормы, а какие – сигнал для беспокойства. На последних сроках беременности также можно выполнить КТГ, чтобы послушать сердцебиение плода и оценить готовность матки к родам.
Важные моменты, как делают ЭКГ пациентам разного возраста и пола

Электрокардиография представляет собой снятие биоэлектрических потенциалов, которые возникают при сокращении сердечной мышцы. Этот метод доступен, не требует особой подготовки, безопасен для пациента. При этом информация, полученная врачом, может помочь в постановке диагноза при ишемической болезни, аритмии, нарушении проводимости.
Читайте в этой статье
Принцип работы электрокардиографа
Прибор для регистрации ЭКГ состоит из электродов, которые крепятся на тело пациентов, гальванометра, усилителя, регистратора и переключателя для отведений. Импульсы, которые образуются в сердечной мышце, вначале должны быть усилены, затем их воспринимает гальванометр. Он преобразует электрические волны в механические колебания.
Регистратор производит запись при помощи самописцев на термобумаге типичной графической кривой, которая называется электрокардиограммой.

При помощи ЭКГ исследования можно судить о состоянии сердечной мышцы по таким показателям:
- проводимость импульса;
- ритмичность сердечных сокращений;
- увеличение одного или нескольких отделов сердца;
- кровоснабжение миокарда;
- участки некроза (инфаркта) их величину, глубину и давность возникновения.
Как правильно подготовиться к ЭКГ, что нельзя делать
Электрокардиография не требует длительной подготовки, что относится к преимуществам этого метода. Ее снимают по экстренным показаниям при любом состоянии пациента. Но если назначено плановое исследование, то перед его проведением рекомендуется:
- Не принимать пищу и кофеинсодержащие напитки минимум за 3 часа до процедуры.
- Перед исследованием нужно хорошо отдохнуть.
- Исключить физические и эмоциональные нагрузки.
- Принять душ, после которого не пользоваться кремом.

Одежда подбирается таким образом, чтобы можно было легко прикрепить электроды на кожу щиколоток, запястий и грудную клетку.
В день исследования категорически запрещен прием алкогольных напитков, курения, нужно отказаться от занятий спортом и плотного завтрака. В качестве напитка лучше всего подойдет обычная питьевая вода, слабый чай или фруктовый сок.
Как делают ЭКГ
Для того чтобы снять электрокардиограмму, пациента укладывают на кушетку, медицинский работник устанавливает электроды на голенях, запястьях и грудной клетке. Если имеется затруднение дыхания в горизонтальном положении, то процедура проводится сидя.
Правила проведения процедуры
 Для хорошего контакта между кожей и электродом место крепления обезжиривают при помощи этилового спирта и наносят специальный токопроводящий гель. После этого проводится снятие показаний при помощи прибора для ЭКГ-диагностики.
Для хорошего контакта между кожей и электродом место крепления обезжиривают при помощи этилового спирта и наносят специальный токопроводящий гель. После этого проводится снятие показаний при помощи прибора для ЭКГ-диагностики.
Вся процедура занимает около 10 - 15 минут.
Для того, чтобы получить достоверный результат, нужно быть в спокойном, расслабленном состоянии, не задерживать дыхание. Мышечная дрожь от волнения или холода может привести к искажению данных.
Общепринятыми отведениями являются 3 стандартные, 3 усиленные и 6 грудных. В каждом отведении будет записано не менее 4 сердечных циклов. После этого прибор отключают, снимают электроды и выдают врачу функциональной диагностики подписанную ленту, которую он должен расшифровать.
О методике регистрации ЭКГ смотрите в этом видео:
Есть ли особенности проведения при беременности
В организме беременной женщины меняется нагрузка на сердечную мышцу, так как  она должна обеспечить кровоснабжением плод, находящийся в матке. На электрокардиограмме могут проявиться отклонения, которые не являются показателем болезни сердца.
она должна обеспечить кровоснабжением плод, находящийся в матке. На электрокардиограмме могут проявиться отклонения, которые не являются показателем болезни сердца.
Поэтому, начиная с 3 - 4 месяца, при расшифровке показаний вносят поправку на наличие процесса гестации.
При подготовке и проведении самой процедуры используют стандартные методики исследования.
Как делают ЭКГ женщинам
Для женщин правила установки электродов такие же, как и для мужчин. Они должны располагаться в области сердца, непосредственно на коже, поэтому до проведения ЭКГ нужно полностью снять всю одежду с грудной клетки, включая бюстгальтер. Нужно учесть, что колготки или чулки помешают прикрепить датчики к голени.
Расшифровка ЭКГ показателей
На ленте кривая, полученная после снятия кардиограммы, имеет 5 зубцов. Они возникают при последовательном сокращении предсердий и желудочков. Приняты такие обозначения:
- Зубец Р – это показатель работы правого (первая половина) и левого предсердия.
- Р Q – интервал прохождения импульса до желудочка по пучку Гисса.
- QRST – комплекс возникает при сокращении желудочков, при этом самый высокий зубец R отражает возбуждение миокарда желудочка, а Q и S – перегородки между ними, Т – возникает в период восстановления миокарда после систолы.
 Зубцы и интервалы
Зубцы и интервалы
В норме у взрослых
Полностью оценить электрокардиограмму может врач, так как для постановки диагноза требуется знать симптомы болезни и данные других методов исследования (анализов крови, УЗИ, ЭхоКГ). Общие характеристики, которые оценивает специалист, у здорового человека следующие:
- Ритм сокращений от 60 до 80 за минуту.
- Размер интервалов не должен превышать нормальные показатели, или быть короче, чем средние значения.
- Электрическая ось – в норме R превышает S во всех отведениях, кроме aVR, V1 - V2, иногда V3.
- Желудочковый комплекс не больше 120 мс.
- Т положительный и длиннее комплекса QRS.
 ЭКГ (норма)
ЭКГ (норма)
При беременности
По мере роста матки она поднимает купол диафрагмальной перегородки и после 24 - 24 недели верхушка сердца смещается влево. Это отражается на электрокардиограмме повышением амплитуды R в первом, а S и Q в третьем отведении, желудочковый комплекс снижается вместе с сегментом ST. Изменения проводимости по сердечной мышце также связаны с влиянием гормонов, вырабатываемых плацентой.
Характерные признаки:
- Смещение оси сердца влево.
- Т двухфазный и отрицательный в правых грудных отведениях.
- Желудочковый комплекс шире, чем в норме.
- Учащенный ритм, единичные внеочередные сокращения.
 Дыхательная аритмия у беременных
Дыхательная аритмия у беременных
Отклонения, которые способен выявить прибор
При помощи снятия и расшифровки электрокардиограммы можно выявить признаки таких болезней:
- стенокардии и инфаркта;
- вида аритмии, расположения водителя ритма;
- блокады из-за пониженной проводимости;
- гипертрофии миокарда и ее локализации;
- признаков миокардита и перикардита;
- тромбоэмболии легочной артерии;
- симптомов легочной гипертензии;
- нарушений электролитного состава крови.
 АВ-блокада III степени
АВ-блокада III степени
Недостатки проведения обследований на ЭКГ
Несмотря на высокую диагностическую ценность, обычная ЭКГ не может зафиксировать изменения в работе сердца вне времени ее снятия. Поэтому, наряду с традиционной методикой, пациенту может быть назначено дополнительно мониторирование в течение суток по Холтеру, пробы с физической нагрузкой.
При помощи этого способа нельзя распознать сердечные шумы, поэтому при подозрении на пороки строения клапанов или перегородок нужно проводить ЭхоКГ, фонокардиографию или УЗИ сердца.
Если планируется проведение установки стента или шунта при ишемии миокарда, то для определения локализации сужения венечных артерий требуется коронарография. Опухолевые процессы диагностируют при рентгенологическом или МРТ исследовании.
Актуальные вопросы пациентов
Метод ЭКГ является традиционным и применяется длительное время в медицинской практике. Но у пациентов часто возникают опасения по поводу его назначения. Самые распространенные вопросы:

Таким образом, ЭКГ – это проверенный временем доступный вид диагностики, который применяется как для профилактического обследования во время диспансеризации, так и для постановки диагноза при наличии жалоб на нарушение работы сердца. Такое исследование относится к безопасным и информативным.
Электрокардиография представляет собой снятие биоэлектрических потенциалов, которые возникают при сокращении сердечной мышцы. Этот метод доступен, не требует особой подготовки, безопасен для пациента. При этом информация, полученная врачом, может помочь в постановке диагноза при ишемической болезни, аритмии, нарушении проводимости.
Читайте в этой статье
Принцип работы электрокардиографа
Прибор для регистрации ЭКГ состоит из электродов, которые крепятся на тело пациентов, гальванометра, усилителя, регистратора и переключателя для отведений. Импульсы, которые образуются в сердечной мышце, вначале должны быть усилены, затем их воспринимает гальванометр. Он преобразует электрические волны в механические колебания.
Регистратор производит запись при помощи самописцев на термобумаге типичной графической кривой, которая называется электрокардиограммой.
При помощи ЭКГ исследования можно судить о состоянии сердечной мышцы по таким показателям:
- проводимость импульса;
- ритмичность сердечных сокращений;
- увеличение одного или нескольких отделов сердца;
- кровоснабжение миокарда;
- участки некроза (инфаркта) их величину, глубину и давность возникновения.
Одежда подбирается таким образом, чтобы можно было легко прикрепить электроды на кожу щиколоток, запястий и грудную клетку.
В день исследования категорически запрещен прием алкогольных напитков, курения, нужно отказаться от занятий спортом и плотного завтрака. В качестве напитка лучше всего подойдет обычная питьевая вода, слабый чай или фруктовый сок.
Для того чтобы снять электрокардиограмму, пациента укладывают на кушетку, медицинский работник устанавливает электроды на голенях, запястьях и грудной клетке. Если имеется затруднение дыхания в горизонтальном положении, то процедура проводится сидя.
Правила проведения процедуры

 Для хорошего контакта между кожей и электродом место крепления обезжиривают при помощи этилового спирта и наносят специальный токопроводящий гель. После этого проводится снятие показаний при помощи прибора для ЭКГ-диагностики.
Для хорошего контакта между кожей и электродом место крепления обезжиривают при помощи этилового спирта и наносят специальный токопроводящий гель. После этого проводится снятие показаний при помощи прибора для ЭКГ-диагностики.
Вся процедура занимает около 10 — 15 минут.
Для того, чтобы получить достоверный результат, нужно быть в спокойном, расслабленном состоянии, не задерживать дыхание. Мышечная дрожь от волнения или холода может привести к искажению данных.
Общепринятыми отведениями являются 3 стандартные, 3 усиленные и 6 грудных. В каждом отведении будет записано не менее 4 сердечных циклов. После этого прибор отключают, снимают электроды и выдают врачу функциональной диагностики подписанную ленту, которую он должен расшифровать.
О методике регистрации ЭКГ смотрите в этом видео:
Есть ли особенности проведения при беременности
В организме беременной женщины меняется нагрузка на сердечную мышцу, так как 
 она должна обеспечить кровоснабжением плод, находящийся в матке. На электрокардиограмме могут проявиться отклонения, которые не являются показателем болезни сердца.
она должна обеспечить кровоснабжением плод, находящийся в матке. На электрокардиограмме могут проявиться отклонения, которые не являются показателем болезни сердца.
Поэтому, начиная с 3 — 4 месяца, при расшифровке показаний вносят поправку на наличие процесса гестации.
При подготовке и проведении самой процедуры используют стандартные методики исследования.
Как делают ЭКГ женщинам
Для женщин правила установки электродов такие же, как и для мужчин. Они должны располагаться в области сердца, непосредственно на коже, поэтому до проведения ЭКГ нужно полностью снять всю одежду с грудной клетки, включая бюстгальтер. Нужно учесть, что колготки или чулки помешают прикрепить датчики к голени.
Расшифровка ЭКГ показателей
На ленте кривая, полученная после снятия кардиограммы, имеет 5 зубцов. Они возникают при последовательном сокращении предсердий и желудочков. Приняты такие обозначения:
- Зубец Р – это показатель работы правого (первая половина) и левого предсердия.
- Р Q – интервал прохождения импульса до желудочка по пучку Гисса.
- QRST – комплекс возникает при сокращении желудочков, при этом самый высокий зубец R отражает возбуждение миокарда желудочка, а Q и S – перегородки между ними, Т – возникает в период восстановления миокарда после систолы.

 Зубцы и интервалы
Зубцы и интервалы
В норме у взрослых
Полностью оценить электрокардиограмму может врач, так как для постановки диагноза требуется знать симптомы болезни и данные других методов исследования (анализов крови, УЗИ, ЭхоКГ). Общие характеристики, которые оценивает специалист, у здорового человека следующие:
- Ритм сокращений от 60 до 80 за минуту.
- Размер интервалов не должен превышать нормальные показатели, или быть короче, чем средние значения.
- – в норме R превышает S во всех отведениях, кроме aVR, V1 — V2, иногда V3.
- Желудочковый комплекс не больше 120 мс.
- Т положительный и длиннее комплекса QRS.

 ЭКГ (норма)
ЭКГ (норма)
При беременности
По мере роста матки она поднимает купол диафрагмальной перегородки и после 24 — 24 недели верхушка сердца смещается влево. Это отражается на электрокардиограмме повышением амплитуды R в первом, а S и Q в третьем отведении, желудочковый комплекс снижается вместе с сегментом ST. Изменения проводимости по сердечной мышце также связаны с влиянием гормонов, вырабатываемых плацентой.
Характерные признаки:
- Смещение оси сердца влево.
- Т двухфазный и отрицательный в правых грудных отведениях.
- Желудочковый комплекс шире, чем в норме.
- Учащенный ритм, единичные внеочередные сокращения.

 Дыхательная аритмия у беременных
Дыхательная аритмия у беременных
Отклонения, которые способен выявить прибор
При помощи снятия и расшифровки электрокардиограммы можно выявить признаки таких болезней:
- стенокардии и инфаркта;
- вида аритмии, расположения водителя ритма;
- блокады из-за пониженной проводимости;
- гипертрофии миокарда и ее локализации;
- признаков миокардита и перикардита;
- тромбоэмболии легочной артерии;
- симптомов легочной гипертензии;
- нарушений электролитного состава крови.

 АВ-блокада III степени
АВ-блокада III степени
Недостатки проведения обследований на ЭКГ
Несмотря на высокую диагностическую ценность, обычная ЭКГ не может зафиксировать изменения в работе сердца вне времени ее снятия. Поэтому, наряду с традиционной методикой, пациенту может быть назначено дополнительно , пробы с физической нагрузкой.
При помощи этого способа нельзя распознать сердечные шумы, поэтому при подозрении на пороки строения клапанов или перегородок нужно проводить , фонокардиографию или УЗИ сердца.
Если планируется проведение установки стента или шунта при ишемии миокарда, то для определения локализации сужения венечных артерий требуется . Опухолевые процессы диагностируют при рентгенологическом или МРТ исследовании.
Актуальные вопросы пациентов
Метод ЭКГ является традиционным и применяется длительное время в медицинской практике. Но у пациентов часто возникают опасения по поводу его назначения. Самые распространенные вопросы:

Таким образом, ЭКГ – это проверенный временем доступный вид диагностики, который применяется как для профилактического обследования во время диспансеризации, так и для постановки диагноза при наличии жалоб на нарушение работы сердца. Такое исследование относится к безопасным и информативным.
Читайте также
Распознать инфаркт миокарда на ЭКГ бывает непросто в силу того, что разные стадии имеют разные признаки и варианты скачков зубцов. Например, острая и острейшая стадия в первые часы может быть незаметна. Свои особенности имеет и локализация, инфаркт на ЭКГ трансмуральный, q, передний, задний, перенесенный, крупноочаговый, боковой отличается.


Одной из обязательных процедур, которые предстоит пройти беременной женщине, является ЭКГ. Причина этой необходимости - гормональные перестройки в организме будущей мамочки, которые часто приводят к изменениям работы сердца.
Чтобы своевременно обнаружить возможные отклонения и предпринять меры коррекции, делают электрокардиографию.
Какие особенности ЭКГ при беременности? Вредно ли это?
Сразу хотим вас успокоить: ЭКГ - абсолютно безопасная диагностическая процедура. К вашему телу прикрепят датчики, которые снимут показатели сердечной деятельности, никак не влияя на ваш организм, ничего не излучая, не издавая никаких звуков, - только регистрируя. Исследование займёт не более пяти минут.
Важно: перед ЭКГ нельзя наедаться, но и сильно голодной быть тоже не следует. Это всё может исказить результат: например, частое явление во время беременности - сильное учащение пульса после еды.
Лучше, если приём пищи пройдет за полтора-два часа до процедуры. Также важно перед кардиографией спокойно посидеть и отдохнуть минут 15, ни о чём не переживать. И во время самой процедуры тоже лежать расслабленно, дышать спокойно и ни о чём не думать.
Пару слов о расшифровке ЭКГ при беременности
Не будем вдаваться в медицинские тонкости и сложную терминологию. Любые неполадки в работе сердца сразу увидит на графике специалист и объяснит вам простыми словами. Главное, что стоит знать: частота пульса в норме составляет 60-80 ударов в минуту.
Но у беременных часто бывает немного ускоренное (тахикардия) реже, замедленное (брадикардия) сердцебиение, и это нормально. Беспокоиться не стоит, если пульс не превышает 100 ударов при невысоком давлении.
У некоторых мамочек пульс бывает даже 120-130 в состоянии покоя, и при этом никакой опасности для здоровья нет! Так что не спешите переживать, если какие-то показатели отклонились от нормы. Подробнее вам расскажет врач.
Как часто делают ЭКГ при беременности?

Как минимум, один раз - при постановке на учёт в женскую консультацию. Но если есть жалобы или определённые показания, врач будет назначать повторную кардиографию.
К таким показаниям относятся:
- скачки давления;
- учащенное сердцебиение, одышка;
- боли в левой стороне грудной клетки;
- обмороки или частые головокружения;
- различные осложнения беременности (тяжёлый токсикоз, гестоз, мало- или многоводие).
Вообще ЭКГ можно делать хоть несколько раз в день: никакого вреда для организма от этого не будет, так что не переживайте.
Многим эта процедура знакома с детства и опасений не вызывает. Поэтому вопрос, часто задаваемый женщинами, - вредно ли делать ЭКГ при беременности - чаще всего относится к кардиограмме плода, а не мамочки. И называется она немного иначе, и о ней мы сейчас расскажем.
ЭКГ плода (КТГ) при беременности
КТГ (кардиотокография) отображает не только частоту биения сердца ребёнка, но и движения малыша, и частоту сокращений матки (перед родами). Эта диагностическая процедура также полностью безопасна и не вызывает дискомфорта. На живот беременной накладываются датчики, регистрирующие в течение 15-40 минут необходимые показатели, расшифровка которых сразу же производится врачом.
Один из измеряемых параметров - базальный ритм сердцебиений плода (пульс малыша в покое, между схватками). В норме он составляет 110-170 ударов в минуту. Если пульс - 100-109 или 171-180 уд.\мин., это свидетельствует о лёгких нарушениях, а если менее 100 или более 180 - состояние считается опасным для ребёнка.
Ещё один показатель - вариабельность ритма сердца плода. Это разница частоты пульса плода в покое и во время схваток или движений. Нормой является разница 10-25 ударов в минуту, терпимо - 5-9 или более 25 уд.\мин., опасно - менее 5 уд.\мин.
Также во внимание берутся показатели акцелерации и децелерации - ускорение или замедление пульса малыша на 15 и более ударов в минуту, но более продолжительные по времени, чем в предыдущем параметре.
Также исследуется реакция ребёночка (изменение частоты пульса) на движение, стимуляцию или звук. Нормальным явлением считается акцелерация - учащение сердцебиения при указанных воздействиях.
Все эти показатели в сумме дают врачам понимание о состоянии ребёнка и ходе родового процесса (если КТГ делается во время родов). С помощью этого способа диагностики, в сочетании с данными УЗИ и допплерометрии, можно выявить признаки гипоксии плода, принять решение о стимуляции родовой деятельности или о необходимости кесаревого сечения.

КТГ назначается не ранее, чем на 32 неделе беременности: раньше его делать нет смысла из-за не до конца сформировавшихся реакций организма ребёночка (будут ошибочные результаты).
Итак, подытожим: и ЭКГ, и КТГ являются абсолютно безвредными для мамочки и малыша процедурами, безболезненными и не причиняющими никаких неудобств. Никаких противопоказаний для беременных нет. Вообще, врачи говорят о том, что было бы идеально использовать КТГ во всех родах, а в первую очередь - в тех, где существуют какие-то осложнения (преждевременные или запоздалые роды, тазовое предлежание и другое).

